Nierenfunktion – Medizinrechtlich
Zusammenfassung:
Für die Nierenlebendspende liegen bis dato (Stand Februar 2016) nur unverbindliche Leitlinien vor, nämlich die sogenannten „Amsterdamer Leitlinie“ und die ERBP-Evaluationsleitlinien (nicht jedoch Leitlinien der Deutschen medizinischen Fachgesellschaften). Die Grenzwerte für die Definition einer Nierenerkrankung gemäß KDIGO werden von den ERBP-Evaluationsleitlinien nicht beachtet. So können Spender nach dieser „Leitlinie“ nierenkrank operiert werden. Die Amsterdamer Leitlinien sind strenger und sollten daher für die Altersstufen bis 65 maßgeblich sein. Darüber hinaus sollte postoperativ grundsätzlich beim Spender ein GFR von > 60 ml/min angestrebt werden, um das Stadium einer Nierenerkrankung in jedem Fall nach der Spende auszuschließen. Im Rahmen der Aufklärung ist darauf hinzuweisen, dass mit zunehmenden Alter die Nierenfunktion natürlicherweise nachlässt und es spendebedingt zu einem früheren Eintritt eines Krankheitsstadiums kommen kann, als ohne Nierenlebendspende.
Hinsichtlich der Nierenfunktion soll nach Lehrmeinung eine Nierenlebendspende ohne größere nachteilige Folgen für den Spender sein, wenn der Spender nach der Spende eine GFR > 60 ml/min nach der KDIGO aufweist. Dies schließt eventuelle gesundheitliche Folgen aber dennoch nicht aus.
Herleitung:
Erläuterung: medizinische Richtlinien – medizinische Leitlinien
Die Bundesärztekammer (BÄK) definiert wie folgt:
Richtlinien
Richtlinien sind meist von Institutionen veröffentlichte Regeln des Handelns und Unterlassens, die dem einzelnen Arzt einen geringen Ermessensspielraum einräumen. Ihre Nichtbeachtung kann Sanktionen nach sich ziehen. Eine ähnliche Verbindlichkeit wie Richtlinien haben Standards, die als normative Vorgaben bezüglich der Erfüllung von Qualitätsanforderungen verstanden werden und durch ihre in der Regel exakte Beschreibung einen mehr technisch-imperativen Charakter haben.
Leitlinien
Demgegenüber sind Leitlinien systematisch entwickelte Entscheidungshilfen über angemessene Vorgehensweisen bei speziellen diagnostischen und therapeutischen Problemstellungen. Sie lassen dem Arzt einen Entscheidungsspielraum und „Handlungskorridore“, von denen in begründeten Einzelfällen auch abgewichen werden kann.
Bedeutung für die Nierenlebendspende
Für die Nierenlebendspende gibt es bis dato (Stand November 2017) keine Richtlinien. Dies, obwohl der Gesetzgeber die BÄK dazu im Transplantationsgesetz (TPG) ermächtigt hat, § 16 (1) Nr. 4 c) TPG. Die Interessengemeinschaft Nierenlebendspende e. V. hat im Herbst 2013 die Bundesärztekammer darauf hingewiesen. Daraufhin wurde eine Richtlinienkommission, jedoch ohne die gesetzlich vorgeschriebene Beteiligung von Patientenvertretern (in diesem Fall Lebendorganspendern) ins Leben gerufen, die entsprechende Richtlinien erarbeiten soll. Die Veröffentlichung ist für Ende 2017 geplant. Ob diese Richtlinien nur die gesetzlich geforderte Nachsorgedokumentation, oder aber auch die Evaluation von zukünftigen Spendern umfassen werden, bleibt abzuwarten. Letzteres wäre unbedingt angezeigt.
Für die Nierenlebenspende gibt es also bis auf Weiteres nur die oben genannten, nicht zwingend verbindlichen „Leitlinien“. Neben den KDIGO-Guidelines zur Nierenfunktion, gibt es „ERBP-Leitlinien zur Evaluation von Nierenspendern und Empfängern sowie zur perioperativen Versorgung“ (S. ii48 Pkt. 3.6), welche 2013 veröffentlicht wurden und auch in deutscher Sprache (S. 19 Pkt. 3.6) vorliegen. Bis zum 50. Lebensjahr wird dort eine Nierenfunktion vor der Spende von wenigsten 80 ml/min als ausreichend angesehen. Dies, obwohl die altersgemäße „untere normale Grenze“ deutlich höher liegt, siehe Grafik.
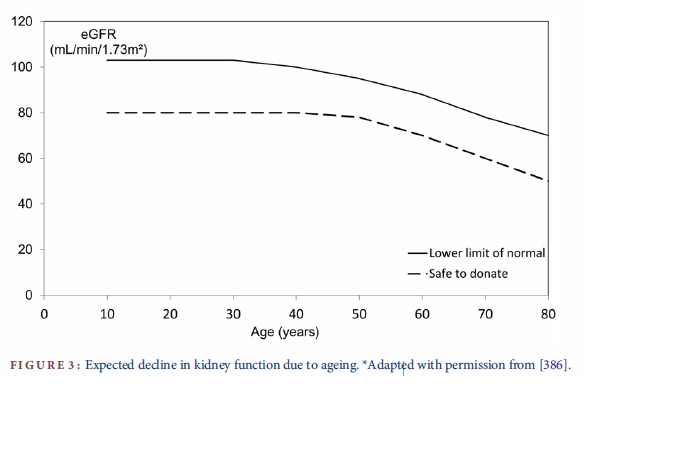
Es werden also gemäß den ERBP-Leitlinien Menschen zur Spende zugelassen, deren Nierenfunktion mit 80 ml/min bereits deutlich unterhalb des Normbereichs liegen. Dieser fahrlässigen Grenzbewertung ist entschieden entgegen zu treten.
Nach der herrschenden Lehrmeinung erholt sich die Nierenfunktion nach der Nierenlebendspende auf ca. 70 % der ursprünglichen Funktion. Die ERBP-Leitlinien erlauben also, dass ein Spender nach Entnahme der Niere bei einer unteren Grenze von GFR = 80 ml/min nach der Spende einen GFR von 56 ml/min (70 %) hat. Damit fällt er gemäß den KDIGO-Guidelines unter das Stadium III einer Nierenerkrankung (CKD III). Abweichungen von der 70 %-Norm sind zudem üblich. Es ist durchaus möglich, dass die verbleibende Niere deutlich weniger als 70 % der ursprünglichen Leistung übernimmt. Vorhersagen sind schwierig.
Noch drastischer ist das Ergebnis bei höheren Altersstufen und dann möglichweise geringerem GFR vor der Spende. Auf die kognitiven und kardiovaskulären Folgen einer erniedrigten Nierenfunktion und der damit verbundenen geringeren Lebenserwartung, haben wir bereits hingewiesen. Bei einem 80-jährigen Spender mit einem zugelassenen GFR von 50 ml/min würde nach der Spende ein GFR von 35 ml/min zu erwarten sein.
Die ERBP-Leitlinien „erlauben“ es also der Transplantationsmedizin Menschen nierenkrank (CKD III) zu operieren und Menschen höheren Alters, die bereits nierenkrank sind (zugelassene GFR < 60ml/min), dennoch zur Spende zuzulassen.
Man sollte von verantwortungsvollen Medizinern erwarten, dass sie selbst auferlegte Grenzen (KDIGO) mit selbst auferlegten Empfehlungen (ERBP) einhalten. Die seit 2013 gültigen ERBP-Leitlinien missachten aber die Definition von CKD III als grundsätzlich nierenkrank.
Amsterdamer Leitlinien
Weiterhin gibt es seit 2005 die sogenannten „Amsterdamer Leitlinien“ (zurückgehend auf ein Expertentreffen vom 01. bis 04. April 2004, A Report of the Amsterdam Forum On the Care of the Live Kidney Donor: Data and Medical Guidelines, Transplantation 2005;79: S53–S66). Diese sehen als untere Grenze vor:
Eine GFR <80ml/min oder 2 SD unter der Norm (in Bezug auf Alter, Geschlecht, Körperoberfläche bezogen auf 1,73 m2) schließt eine Spende aus.
Laut Literatur (Kher et al., The living kidney donor evaluation: focus on renal issues, CJASN February 14, 2012 vol. 7 no. 2 366-371) ergäbe sich somit ein altersabhängiger Mindest-GFR (2 SD = 2fache Standardabweichung von der Norm) vor der Spende wie folgt:
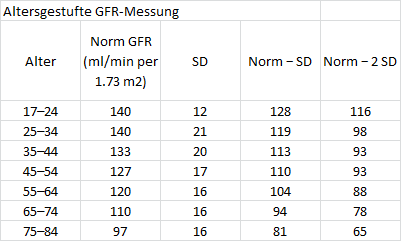
Die Amsterdamer Leitlinien sind also bis zur Altersstufe 65 strenger. Dies ist zu begrüßen. Erst ab dieser Altersstufe wird ein GFR < 60 ml/min nach Spende für akzeptabel gehalten (78 ml/min x 70 % = 54,6 ml/min). Wir halten dies grundsätzlich für falsch, da dann auch formal das Stadium einer Nierenkrankheit erreicht ist. Die Symptomatik bestätigt dies im Übrigen. Auch ist die Zulassung von Menschen mit einer zweifachen Standardabweichung von der altersgerechten normwertigen Nierenfunktion äußerst fraglich.
Rechtsprechung zu medizinischen Leitlinien
Das „unverbindliche“ Wesen der medizinischen Leitlinie erlaubt es Ärzten von Leitlinien in begründeten Einzelfällen abzuweichen. Dies macht es juristisch schwieriger, Behandlungsfehler zu erkennen und diesen nachzugehen.
Urteil des Bundesgerichtshofs vom 15.04.2014 – VI ZR 382/12 –
In seinem aktuellen Urteil vom 15.04.2014 bestätigt der Bundesgerichtshof (BGH) seine bisherige Rechtsprechung zur Frage der rechtlichen Verbindlichkeit von Leitlinien und führt aus:
„Handlungsanweisungen in Leitlinien ärztlicher Fachgremien oder Verbände dürfen nicht unbesehen mit dem medizinischen Standard gleichgesetzt werden. … Leitlinien ersetzen kein Sachverständigengutachten. Zwar können sie im Einzelfall den medizinischen Standard für den Zeitpunkt ihres Erlasses zutreffend beschreiben; sie können aber auch Standards ärztlicher Behandlung fortentwickeln oder ihrerseits veralten.“
Rechtsanwalt Torsten Nölling schreibt dazu (siehe auch: GMS Mitteilungen aus der AWMF):
Zusammengefasst bleibt es daher auch nach dem aktuellen Urteil des BGH bei der bekannten rechtlichen Einordnung von Leitlinien. Diese sind nicht aus sich heraus rechtlich verbindlich. Ihr Inhalt kann für eine konkrete Behandlung medizinisch und rechtlich verbindlich sein, sofern und soweit die Empfehlung der Leitlinie dem aktuellen medizinischen Standard entspricht und die Empfehlungen der Leitlinie auf den konkreten Behandlungsfall anwendbar sind. Ärztinnen und Ärzte sollten daher Kenntnis von aktuellen Leitlinien haben und die dortigen Empfehlungen – kritisch auf ihre Übertragbarkeit auf den konkreten Behandlungsfall geprüft – befolgen, sofern und soweit diese dem aktuellen medizinische Standard entsprechen. Insoweit unterscheiden sich Leitlinien nicht von sonstigen Erkenntnisquellen, die Ärztinnen und Ärzten zum Zwecke der Fortbildung zur Verfügung stehen.
Transplantationsmediziner sind damit jedoch gut beraten, die KDIGO-Guidelines hinsichtlich der CKD-Definitionen zu beachten und eine Mindestnierenfunktion altersunabhängig von 60 ml/min nach der Spende anzustreben. Besser noch, die Amsterdamer Leitlinien einzuhalten. Hierzu sollte die 70 %-Regel mit einem Sicherheitsaufschlag zur Prognose stringent zur Anwendung kommen. Sollte es dann dennoch zur Unterschreitung der 60 ml/min-Grenze kommen, ist von einem unvorhersehbaren „Unfallereignis“ im Sinne des SGB VII auszugehen. Dazu mehr auf der nächsten Seite. Auf unsere Evaluationsempfehlungen und die dort angegeben Altersgrenzen (Nierenfunktionsunabhängig) sei hier noch einmal ausdrücklich hingewiesen.
Verbindliche Richtlinien, die die medizinischen Grenzen und die gesundheitlichen Folgen einer Grenzüberschreitung berücksichtigen, sind unbedingt erforderlich und durch die Bundesärztekammer kurzfristig (Stand: Februar 2016) angekündigt.
Sozialversicherungsrechtlich hingegen wird die Grenzüberschreitung laut eines Bescheids von 2015 zumindest von der Unfallkasse NRW leitlinienkonform eindeutig als krankhafte Nierenfunktionsstörung bewertet. Siehe dazu nächste Seite.
(Nierenfunktion – versicherungsrechtlich hier oder oben rechts klicken >).
Bearbeitet: Ralf Zietz, 1. Vorsitzender IGN e. V.
Redaktion: Martin Wittke, Rechtsanwalt und Beirat IGN e. V., Gisela Müller-Przybysz, 2. Vorsitzende IGN e. V.
Informationen zu ERBP (European Renal Best Practice): www.european-renal-best-practice.org