Risikoaufklärung
Risiken einer Nierenlebendspende
Diese Risikoaufklärung der Interessengemeinschaft Nierenlebendspende e. V. basiert auf der Auswertung von deutschen und internationalen Studien und den persönlichen Erfahrungen unserer Mitglieder, die eine Niere gespendet haben. Sie ist streng faktenorientiert. Sie soll helfen, in dem oftmals emotional sehr belastenden Entscheidungsprozess einen Weg zur persönlichen Entscheidung zu finden, die man mit allen Konsequenzen trägt, egal wie sie ausfällt. Denn ein „Ja“ ist keineswegs so selbstverständlich, wie dies öffentlich gerne dargestellt wird. Auch ein „Nein“ verdient Akzeptanz, denn die Risiken sind nicht unerheblich und eine Nierenlebendspende muss deshalb sehr gut durchdacht werden.
Diese Aufklärung dient nicht als Ersatz für die Aufklärung der Transplantationskliniken. Sie versteht sich als Ergänzung und in Teilen auch als Korrektur häufig verharmlosender Darstellungen. Sie ist nicht vollständig, sondern bezieht sich hauptsächlich auf die spezifischen Risiken einer Nierenlebendspende. Sonstige Risiken, die bei jeder Operation bestehen, sind zusätzlich den jeweiligen Klinikaufklärungen zu entnehmen.
Wir empfehlen dringend zusätzlich das Studium der auf unserer Webseite im Magazin (Wissenschaft & Forschung) bereitgestellten Studien sowie der Gerichtsurteile (Recht & Gesetz) zur Aufklärung und zur sozialen Absicherung im Schadensfall.
Aufklärungsgrundsätze
Im Transplantationsgesetz (TPG) ist zur Aufklärung neben weiteren Punkten geregelt, dass der zukünftige Spender aufzuklären ist über Maßnahmen, die seinem Schutz dienen. Des Weiteren über mögliche gesundheitliche Folgen der Spende, die sich kurz- oder langfristig ergeben können. Über die Erfolgsaussichten der Organtransplantation beim Empfänger muss ebenfalls informiert werden. Der vorsätzliche Verstoß gegen diese und weitere Aufklärungsvorgaben des Transplantationsgesetzes ist eine Straftat und kann empfindlich bestraft werden.
Beim Aufklärungsgespräch muss ein weiterer neutraler Arzt, der in keiner Form an der Organübertragung beteiligt ist, anwesend sein sowie bei Bedarf eine weitere sachkundige Person. Die Aufklärung bedarf der Schriftform und muss von allen Beteiligten unterschrieben werden. Ebenfalls zur Aufklärung gehören Informationen zum Versicherungsschutz.
Der fehlende zweite Arzt und oder das fehlende schriftliche Protokoll führen noch nicht zur Rechtswidrigkeit der Organentnahme. Aber: Dies erschwert im Zweifel den Nachweis der ordnungsgemäßen Aufklärung. Es führt zur Beweisskepsis gegenüber der Behauptung, es sei ordnungsgemäß aufgeklärt worden. Da der Eingriff für den Spender keine heilende Wirkung hat und er sich in einer besonderen Konfliktsituation befindet, ist jedes Risiko für ihn bedeutsam.
Der Bundesgerichtshof (BGH) hat 2019 in seinem Grundsatzurteil zur Aufklärung vor einer Organlebendspende ausdrücklich das Wort „Risiko“ benutzt. Risiko ist das Produkt aus „Gefahr“ und „Wahrscheinlichkeit“. Wenn möglich, ist daher in der Aufklärung über Gefahren also auch eine Wahrscheinlichkeit zu nennen, da dies die Entscheidung des Spenders erheblich beeinflussen kann.
Weiterhin hat der BGH klargestellt, dass der Einwand des rechtmäßigen Alternativverhaltens bei der Organlebendspende seitens beklagter Ärzte nicht möglich ist. Damit ist es, anders als bei sonstigen Operationen, ausgeschlossen einem später vor Gericht klagenden Spender vorzuhalten, dass er bei ordnungsgemäßer Aufklärung dem Eingriff auch zugestimmt hätte, die sogenannte hypothetische Einwilligung. Damit entfällt eine Schutzfunktion für den aufklärenden Arzt. Der BGH sagt, dass so die gesteigerten Aufklärungsanforderungen des TPG gestärkt werden. Sie sollen den potentiellen Organspender davor schützen, sich selbst einen größeren persönlichen Schaden zuzufügen; sie dienen dem „Schutz des Spenders vor sich selbst“, so der BGH. Es ist äußerst wichtig, sich als aufklärender Arzt genau dies vor Augen zu halten. Jedes nicht erwähnte oder verharmloste Risiko kann ihm später als Aufklärungsfehler vorgehalten werden.
Zukünftige Nierenlebendspender sollten bei Unklarheiten gezielt und genau nachfragen. Ausweichende, ausbleibende oder verharmlosende Antworten sind als Warnsignal ernst zu nehmen!
„Die vom Gesetzgeber bewusst streng formulierten und in § 19 Abs. 1 Nr. 1 TPG gesondert strafbewehrten Aufklärungsvorgaben sollen den potentiellen Organspender davor schützen, sich selbst einen größeren persönlichen Schaden zuzufügen; sie dienen dem „Schutz des Spenders vor sich selbst.“
Der Bundesgerichtshof am 29. Januar 2019 (VI ZR 495/16 und VI ZR 318/17)
Allgemeine Risiken (Wahrscheinlichkeiten siehe Klinikaufklärung)
- Verletzung der Nerven
- Verletzung der Gefäße und Aorta
- Verletzung innerer Organe (z. B. Darmverletzungen)
- Wund- und Folgeprobleme
- Nachblutungen
- Infektionen und Narbenprobleme
- Bauchwandlähmung bei offener OP
- Thrombosen
Spezifische Risiken (Wahrscheinlichkeiten angegeben, sofern bekannt)
- Gestörter Kälte-Wärmeausgleich im Körper
o Die Nieren werden auch als die Heizung des Körpers bezeichnet. Nierenspender berichten, dass der Wärme-Kälteausgleich im Körper gestört ist, Gliedmaßen und Torso dadurch schneller auskühlen und sie häufiger und schneller frieren. - Erhöhter Harndrang
o Hierfür gibt es unterschiedliche Ursachen im Zusammenhang mit dem reduzierten Nierengewebe. - Blasenfunktionsstörungen
- Erhöhte Fehlgeburtenrate bei Frauen
o Die Gründe hierfür sind noch nicht eindeutig geklärt. - Länger anhaltende Hodenschmerzen (30 %) und Hodenschwellungen (15 %) bei Männern
o Es können Nerven bei Entnahme der linken Niere verletzt werden, die auch mit den Hoden verbunden sind. Dies kann zu länger anhaltenden Hodenschmerzen führen. Durch eine bestimmte Trennstelle kann dies lt. einer Studie vermieden werden. - Bluthochdruck
o Nach einer Nierenlebendspende kann ein Bluthochdruck entstehen. Ca. 15 – 20 % aller und ca. 30 % der über 60-jährigen Nierenspender in der Schweiz entwickeln 5 bis 10 Jahre nach Spende eine Hypertonie.
Besondere spezifische Risiken
Verlust der Nierenfunktion
Wichtig ist zu wissen, dass mit der Nierenentnahme immer ein Verlust an Nierenfunktion verbunden ist. Dieser liegt nach einer aktuellen deutschen Studie (SOL-KID) von 2022 im Durchschnitt bei ca. 37 % . Dafür wird eine Zeit der Anpassung, die sogenannte kompensatorische Hypertrophie benötigt. Allerdings sind Abweichungen nicht völlig auszuschließen. Es kann auch zu geringeren und größeren Verlusten der sogenannten Glomerulären Filtrationsrate (GFR) kommen. Etwas vereinfacht erklärt gilt als nierenkrank, dessen Nieren weniger als 60 ml Blut pro Minute reinigen bzw. filtern. Man spricht von Chronic Kidney Disease im Stadium III, kurz CKD III. Nach der SolKid-Studie sind 50 % der Nierenlebendspender nach der Spende dem Stadium III zuzuordnen.
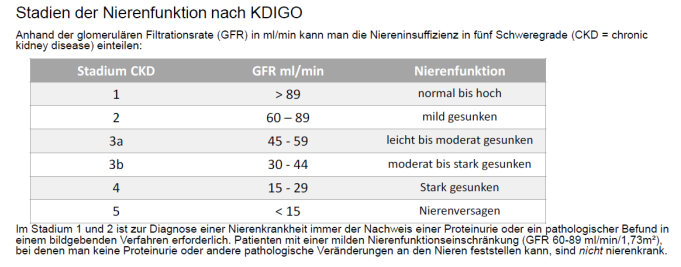
Aus Untersuchungen bei Nierenkranken ist bekannt, dass es schon lange vor der Dialysepflicht unter sinkender Nierenfunktion zu kognitiven Einschränkungen kommen kann . Es wird von Einschränkungen bei der Orientierung und Aufmerksamkeit, Konzeptbildung und Vernunftentscheidung und weiterer kognitiver Funktionsbereiche schon ab Stadium III berichtet. Eine andere Untersuchung hat festgestellt, dass diese Einschränkungen schon früher auftreten können, wenn weitere Krankheiten oder belastende Lebensumstände vorliegen. Bei Anstrengungen können ähnliche Belastungsermüdungen und Symptome wie beim Fatigue Syndrom (nächstes Kapitel) auftreten. Man spricht von Fatigue in CKD . Die Abgrenzung ist mitunter schwierig. Aber schon eine mögliche erhöhte einfache Müdigkeit aufgrund gesunkener Nierenfunktion ist aufklärungspflichtig.
Eine aktuelle Studie der Medizinischen Hochschule Hannover von 2021 hat festgestellt, dass unabhängig von der Nierenfunktion Nierenlebendspender bei Tests zum Arbeitsgedächtnis, zur parallelen Verarbeitung von Reizen und zur anhaltenden Aufmerksamkeit schlechter abschnitten als die Kontrollgruppe .
Einige Nierenlebendspender berichten uns von regelmäßigen starken Kopfschmerzen. Hier ist der Zusammenhang mit der erniedrigten Nierenfunktion wahrscheinlich. Das Risiko für Herz-Kreislauf-Erkrankungen steigt mit sinkender Nierenfunktion. Da man immer wieder hört, dass die Nierenfunktion von gesunden Spendern nicht mit der von Nierenkranken vergleichbar sei, hier noch mal in aller Deutlichkeit: Es ist egal, ob Nierengewebe aufgrund einer Erkrankung oder durch Entfernung verloren geht. Für andere Behauptungen fehlt jeder wissenschaftliche Beweis. Sämtliche beschriebenen Symptome sind uns aus unserer täglichen Vereinsarbeit bekannt. Besonders ehemals leistungsstarke und jüngere Menschen leiden unter dem Nierenverlust.
Lebensqualität/Fatigue-Syndrom
Vorab ist wichtig zu beachten, dass die Bewertung der Lebensqualität (LQ) bei Nierenlebendspendern häufig mit der von der Allgemeinbevölkerung verglichen wird. Dies ist jedoch falsch. Nierenlebendspender sind gesundheitlich vorselektiert und sind daher zum gesunden Teil der Bevölkerung zu zählen. Im Kollektiv der Allgemeinbevölkerung finden sich sämtliche möglichen Erkrankungen. Daher darf die LQ der Spender nur mit der LQ eines gesunden Vergleichskollektivs verglichen werden.
Ein sehr ernst zunehmendes Risiko ist das Fatigue-Syndrom, welches nicht nur als Begleiterkrankung bei Krebs, Multipler Sklerose oder anderen Krankheiten auftritt, sondern auch ein spezifisches Risiko bei einer Organlebendspende ist. Abzugrenzen ist Fatigue in Folge einer Erkrankung bzw. Organspende vom Chronischen Fatigue Syndrom, kurz CFS, welches ohne erkennbare Grunderkrankung auftritt. Die Auswirkungen sind aber sehr oft ähnlich.
Die Stärke und Dauer dieser Erkrankung können bei allen Erscheinungsformen variieren. Einer breiteren Öffentlichkeit bekannt wurde das Phänomen durch die Variante „Long-Covid“ nach einer Corona-Infektion. Fatigue ist ein Organspenderisiko, das bei der Aufklärung oft noch nicht angemessen berücksichtigt wird.
Fatigue ist eine starke Erschöpfung, sie ist mehr als nur einfache Müdigkeit. Chronisch ist Fatigue, wenn sie länger als sechs Monate anhält. Je nach Schweregrad führen Belastungen schnell zur körperlichen Überforderung und länger anhaltender Zustandsverschlechterung. Gesunder Lebensstil und Schlaf helfen kaum. Neben weiteren Begleitsymptomen wie chronischen Gelenk-, Muskel- und Kopfschmerzen, sind Vergesslichkeit und Konzentrationsstörungen für viele Betroffene sehr belastend. Äußerlich ist den Betroffenen die Erschöpfung oft nicht anzusehen. Das führt zu Unverständnis im sozialen Umfeld. Man kann es gar nicht oft genug betonen. Es ist keine psychische Erkrankung. Dennoch können sich Depressionen in Folge des teilweise unerträglichen Körpergefühls entwickeln. Neben den zuvor genannten möglichen Ursachen gelten auch Operationen, schwere Verletzungen oder längere schwere Stresssituationen als mögliche Auslöser: Eine Nierenentnahme ist quasi eine innere Amputation. Es ist mangels wissenschaftlicher Untersuchungen nur eine Spekulation, aber möglicherweise reagiert der Körper schockartig auf den plötzlichen Organverlust und auf die unmittelbar eintretende Nierenfunktionshalbierung. Viele Mediziner kennen Fatigue nicht als Krankheit oder diffamieren sie sogar als Modeerkrankung und erstellen entsprechend falsche Diagnosen oder Gutachten.
Nach einer US-Studie leiden anfänglich bis zu 70 % der Nierenlebendspender für einige Monate unter Fatigue . Diese Information ist vor allem für Berufstätige sehr wichtig. Eine monatelange Rekonvaleszenz ist unbedingt einzuplanen. Diese Akutphase kann bis zu sechs Monate oder länger dauern. Die gute Nachricht ist, dass die meisten Nierenspender diese sehr schwierige Episode überstehen. Die schlechte Nachricht ist, dass ein großer Teil der Spender durch das Fatigue-Syndrom dauerhaft geschädigt zurückbleibt. In der US-Studie wurde festgestellt, dass 12 % der untersuchten Spender 24 Monate nach der Spende immer noch an einer besonders schweren Form des Fatigue-Syndroms litten.
Fatigue – Anteil der betroffenen Nierenlebendspender im Verlauf bis zum Syndrom nach Rodrigue et al. 2019
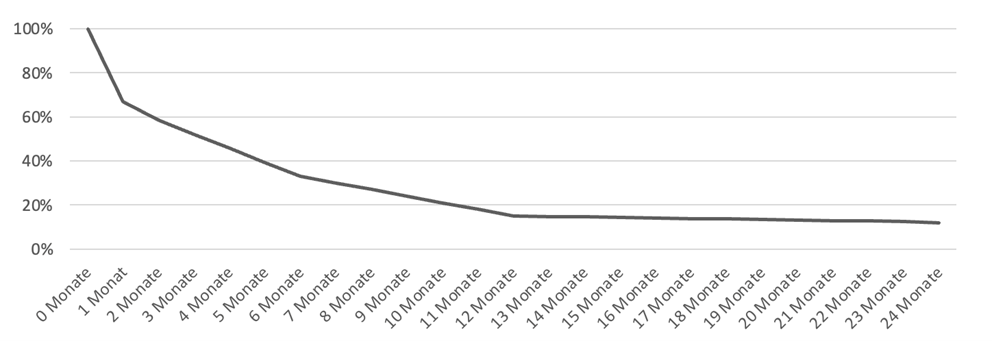
Fatigue hat ihre Ursachen vermutlich im Nierenverlust selbst, z. B. durch den schockartigen Verlust der Nierenfunktion bzw. als Folge der Operation. Diese Fatigue geht über die Zeit zurück, wenn auch langsamer als bisher vermutet. Es bleibt aber ein Teil der Spender chronisch dauererschöpft, unabhängig von der Nierenfunktion. Diese Fatigue wird als besonders belastend beschrieben. Die Bezeichnung Fatigue-Syndrom ist spätestens dann gerechtfertigt. Besonders aktive Menschen sind offensichtlich vermehrt davon betroffen.
An der Charité in Berlin wurde 2016 ermittelt, dass je nach Operations-Methode (laparoskopisch bzw. offene Operation) zwischen 8 und 17 % der Spender langfristig am Chronic-Fatigue-Syndrom leiden . Der Beobachtungszeitraum betrug mehrere Jahre. Daher muss die Aufklärung auch über die möglichen OP-Methoden und deren spezifischen Risiken, auch Langzeitrisiken, zwingend erfolgen. Die Autoren dieser Studie schreiben von CFS, obgleich das systematisch nicht ganz korrekt ist. Wir halten Fatigue nach einer Nierenlebendspende für eine eigenständige Klassifizierung.
Die bereits erwähnte, 2022 veröffentlichte SolKid-Studie aus Deutschland kommt zu ähnlichen Ergebnissen . Von den in 20 deutschen Transplantationszentren untersuchten 336 Nierenlebendspendern entwickelten 18,4 % eine „generelle Fatigue“ (Erschöpfung, chronische Müdigkeit, kognitive Einschränkungen) 12 Monate nach der Spende. Hiervon hatten 6,3 % schon vor der Spende entsprechende Probleme, was die Frage aufwirft, warum diese zur Spende zugelassen wurden. Für 12,1 % der Nierenlebendspender bedeutet diese Fatigue eine neue, durch die Spende verursachte schwere körperliche Erkrankung.
Bei der „mentalen Fatigue“ (hierbei ist im SF-36-Fragebogen die „Vitalität“ gemeint und bezieht sich auf das körperliche Wohlbefinden, insofern ist der von den Autoren benutzte Begriff „mental“ irreführend und suggeriert eine psychische Komponente) stieg der Anteil der Betroffenen von 10,6 % vor der Spende auf 28,1 % der Nierenlebendspender 12 Monate nach der Spende. Für mindestens 17,5 % der Nierenlebendspender führte die Spende also zu einem Verlust an Vitalität. Auch hier stellt sich die Frage nach einer gewissenhaften Evaluation bei den 10,6 % bereits beeinträchtigten Spendern vor der Spende, denn 75,9 % der Nierenlebendspender zeigten generell einen Anstieg der „mentalen Fatigue“. Das bedeutet nichts anders, als dass 3/4 der Nierenlebendspender die Spende mit einem Verlust an Lebensqualität bezahlen!
Die Kernaussage der Studie lautet:
„Der durchschnittliche Grad der psychischen Fatigue vor der Spende war geringer als der in der deutschen Allgemeinbevölkerung. Dies steht im Einklang mit mehreren Studien, die zeigen, dass Lebendspender in der Regel eine sehr gesunde Bevölkerungsgruppe darstellen. Zwölf Monate nach der Spende erhöhte sich der Mittelwert der psychischen Fatigue und lag im Bereich der Werte für Krebsüberlebende, Patienten nach der Entlassung aus der Intensivstation, ambulante Patienten, die auf eine Operation warten und Patienten, die eine Strahlentherapie erhalten. Diese „Kontroll“-Gruppen waren ~ 10 Jahre älter, und ein fundierter Vergleich mit den Fatigue-Werten der SoLKiD-Spender ist nicht möglich. Die Zunahme der psychischen Fatigue nach einer Nierenlebendspende muss als klinisch relevant bezeichnet werden. Unsere Daten zeigen, dass sich unsere sehr gesunde Spenderkohorte schon bei einer geringen Veränderung der psychischen Fatigue in eine Gruppe chronisch kranker Patienten verwandelte, was die psychische Fatigue betrifft. Da eine relativ gesunde Spenderkohorte ausgewählt wurde, sind die berichteten Ergebnisse eher eine Unterschätzung der Auswirkungen auf die psychische Gesundheit. Folglich können unsere Ergebnisse nur auf Personen mit einem ähnlichen Hintergrund wie die in unserer Studie einbezogenen Personen verallgemeinert werden.“
Die zitierten Studien haben die Entwicklung der LQ der Nierenlebendspender überwiegend 12 bzw. 24 Monate nach der Spende verfolgt. Es bleibt also die Frage, wie sich die LQ bzw. Fatigue nach der Spende langfristig entwickelt. Dazu gibt es in älteren Studien Hinweise. Eine Studie wurde hierzu von der Charité in Berlin 2004 veröffentlicht :
„42 % der Spender/innen berichten nach einem durchschnittlichen postoperativen Zeitraum von 7 Jahren, noch immer über allgemeine Beeinträchtigungen, hervorgerufen durch den Eingriff, obwohl konkrete somatische Probleme nur in wenigen Fällen festgestellt werden konnten.“
Auch ist es offensichtlich so, dass jüngere Spender unter dem Nierenverlust stärker leiden als ältere . Zusammen mit den Erfahrungen unserer Mitglieder kann festgehalten werden, dass ein großer Anteil unter den Nierenlebendspendern, bezogen auf die Zeit vor der Spende, langfristig mit einer gesunkenen Lebensqualität nach der Spende leben muss.
Und hier noch mal ganz deutlich: Es reicht nicht aus, in das Aufklärungsprotokoll zu schreiben: „Über Müdigkeit wurde gesprochen“. Oder beiläufig zu erwähnen, dass es nur Einzelfälle seien. Das ist sachlich inkorrekt. Und Fatigue ist nicht nur Müdigkeit. Und es entspricht nicht der Datenlage. Der BGH hat vorgegeben: „Die Aufgabe der Aufklärung ist der Schutz des Spenders vor sich selbst.“
Die Wahrscheinlichkeit, nach der Nierenlebendspende mit einer geringeren Lebensqualität weiter leben zu müssen ist sehr hoch!
Dialyserisiko
Das Dialyserisiko nach einer Nierenlebendspende steigt je nach Untersuchung um das 6 bis 11-fache gegenüber einer gesunden Vergleichsgruppe . Das klingt zunächst viel. Dennoch bleibt das absolute Risiko eher gering. So wurde festgestellt, dass 90 von 10.000 Spendern (also 0,9 %) einmal an die Dialyse müssen, während dieses Schicksal 14 von 10.000 gesunden Vergleichspersonen (also 0,14 %) ereilt. Diskutiert wird zu den Ergebnissen der Studien, dass viele Spender mit den Empfängern verwandt seien und von daher schon ein genetisches Risiko für eine mögliche Nierenerkrankung bestehen würde. Dazu fehlt aber bis heute eine belastbare Studie. Fakt ist, dass ein erhöhtes Risiko auf Dialysepflicht für den Spender besteht.
Lebenserwartung
Ein weiteres bedeutsames Risiko ist die reduzierte Lebenserwartung der Nierenlebendspender. Noch 2010 hieß es in einem Online-Artikel des Deutschen Ärzteblatts im Titel „Lebendorganspender leben länger“. Damit wurde suggeriert, dass das Spenden eines Organs quasi einem Jungbrunnen gleichkommt. Am Ende stand dann der Satz: „Die andere Erklärung könnte darin bestehen, dass Lebendspender gesünder sind als der Durchschnitt der Bevölkerung (…)“. Damit war das Kernproblem im Artikel selbst erkannt und die Überschrift eigentlich wertlose Werbung Pro-Lebendspende. Inzwischen ist der Artikel gelöscht. Aber wie sieht es denn nur wirklich aus mit der Sterblichkeit der Nierenlebendspender?
Eine Studie von 2014 lieferte hierzu trotz Kritik und erneut durchgeführter Datenanalyse belastbare Ergebnisse . Die allgemeine Sterblichkeit der Spender steigt mittel- bis langfristig gegenüber einer gesunden Vergleichsgruppe auf das 1,3-fache bzw. um 30 %. Bei kardiovaskulären, also Herz-Kreislauf-verursachten Todesfällen sogar um 40 %. Das ist auch nicht verwunderlich, wenn man sich das Thema gesunkene Nierenfunktion in Erinnerung ruft. Laut einer weiteren Untersuchung scheint hingegen das Sterberisiko älterer Spender gegenüber einer gesunden Vergleichsgruppe nicht anzusteigen . Vermutlich ist die restliche Lebenszeit zu kurz, um entsprechende Erkrankungen aufgrund der niedrigeren Nierenfunktion zu entwickeln.
Psychosoziale Risiken
Im Rahmen der Aufklärung dürfen mögliche psychosoziale Risiken nicht unerwähnt bleiben, die nach einer Nierenlebendspende auftreten können. Dazu gehören die nicht erfüllte Erwartungshaltung des Spenders, falls die Transplantation misslingen sollte oder der Empfänger weiterhin in seiner Lebensqualität eingeschränkt ist oder sogar verstirbt. Beziehungen können erheblich belastet werden, wenn der Empfänger das Organ durch seinen Lebensstil gefährdet oder der Spender, wie zuvor aufgezeigt, selbst erkrankt. Wenn sowohl Spender als auch Empfänger in einer Paarbeziehung krank sind, ist die Belastung oft sehr groß. Oder Organempfänger entwickeln wegen der Erkrankung des Spenders massive Schuldgefühle und wenden sich ab.
Die Beziehung zwischen Spender und Empfänger kann letztendlich zerbrechen. Das ist keine Theorie. Das ist leider häufige Realität. Es ist aber gerade auch die emotionale Nähe, die es möglich macht, diese Belastungen überstehen zu können. Am stabilsten sind Eltern-Kind-Beziehungen nach entsprechender Spende zu Gunsten der Kinder.
Empfängerrisiken
Wichtig ist auch die Information über den zu erwartenden Verlauf beim Organempfänger. So kann es vorkommen, dass eine vorhandene Grunderkrankung das gespendete Organ erneut angreift oder dass der Empfänger durch die immunsupprimierenden Medikamente neue Erkrankungen wie Krebs entwickelt. Das Risiko hierfür steigt um das zwei- bis sechsfache. Jeder dritte Organempfänger entwickelt demnach innerhalb von 10 Jahren einen Tumor .
Schlussbetrachtung
Anders als öffentlich dargestellt, ist das Weiterleben nach einer Nierenlebendspende sehr häufig nicht ohne spürbare Einschränkungen möglich. Etwa ein Fünftel der Spender hat offensichtlich lang anhaltende erhebliche körperliche und mentale Einschränkungen zu ertragen. Dreiviertel der Spender geben spürbare Verschlechterungen der Lebensqualität an. Die Schwere der Einschränkungen variieren somit nach unseren Erfahrungen zwischen leicht erhöhtem Schlafbedarf und starken Symptomen eines milden bis moderaten Fatigue-Syndroms. Langfristige Daten weisen darauf hin, dass viele Spender nicht mehr zum vorherigen Level der Lebensqualität zurückkehren. Die Lebenserwartung ist verkürzt. Nach unserer Beobachtung haben ältere Spender (ca. > 50 Jahre) weniger Einschränkungen zu befürchten. Aber auch hier gibt es Fälle mit gesundheitlichen Problemen. Ebenso haben wir beobachtet, dass besonders körperlich und/oder geistig aktive Menschen mit den Folgen einer Nierenlebendspende zu kämpfen haben. Dies bezieht sich auf die vielen geschädigten Nierenlebendspender, die sich hilfesuchend an uns wenden sowie unsere Vereinsmitglieder. Die Entscheidung zur Nierenlebendspende muss sehr gut durchdacht werden. Berufliche und private Lebensplanung und Ziele sind mit in die Überlegung einzubeziehen. Für viele Spender zählt aber auch der Gewinn an Lebensqualität für den Empfänger. Allerdings ist es keineswegs selbstverständlich, sein eigenes Leben zu Gunsten einer anderen kranken Person einzuschränken. Das darf und kann auch niemand erwarten. Jeder Mensch hat das Recht auf Eigenschutz. Jeder. Ein „Nein“ zu Spende darf genauso klar kommuniziert werden, wie man sich risikobewusst auch zu einem „Ja“ bekennen kann. Jede Entscheidung muss vom Empfänger und dem sozialen Umfeld akzeptiert werden. Wir empfehlen auf Grund der Studienlage und unserer Beobachtungen eindeutig ein Mindestalter für Nierenlebendspender von 50 Jahren und eine Mindestnierenfunktion von über 90 ml/min. (GFR).
Haftungsausschluss
Diese Risikoaufklärung ergänzt und präzisiert die ärztliche Aufklärung. Sie erhebt keinen Anspruch auf Vollständigkeit. Es sind keine Ansprüche gegen den Autor und die Interessengemeinschaft Nierenlebendspende e. V. oder deren Vertreter aus eventuell fehlenden oder falschen Angaben herleitbar. Haftungsrelevant ist nur die ärztliche Aufklärung im Zuge der Vorbereitung zur Nierenlebendspende.
Ralf Zietz / 01.04.2023
Das Urheberrecht an diesem Text hält der Autor. Die Verbreitung ist nur mit Genehmigung und Nennung des Autors möglich. Anfragen bitte an: ralf.zietz@nierenlebendspende.com. Die Interessengemeinschaft Nierenlebendspende e. V. hat ein uneingeschränktes Recht zur Verwendung und Verbreitung.